As doenças cardiovasculares têm sido apontadas como fatores de risco para complicações da Covid-19. Com o início da vacinação contra a doença, no mês de janeiro de 2021, idosos e profissionais de saúde estão sendo priorizados para a imunização. Em meio a dúvidas, uma das perguntas frequentes é se pessoas com doenças do coração devem se vacinar contra Covid-19. A afirmação é positiva, de acordo com Miguel Morita, diretor científico da Sociedade Paranaense de Cardiologia (SPC).
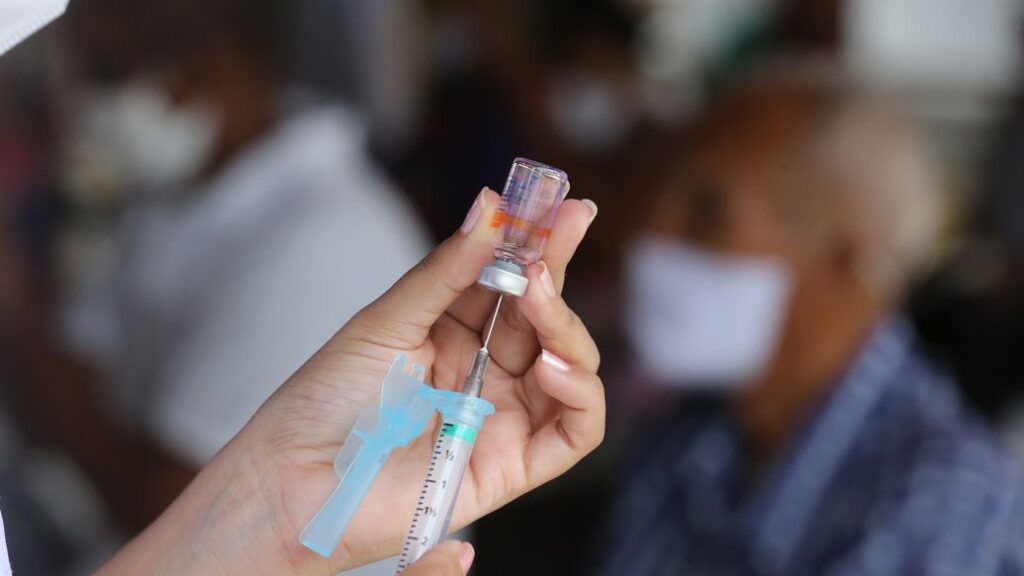
Pessoas com doenças cardíacas devem se vacinar contra Covid-19: ainda não há data para isso
As pessoas com doenças do coração, com doenças cardiovasculares, ainda não têm previsão de quando serão chamadas para a vacinação. Conforme o Plano Nacional de Imunização, em um primeiro momento serão vacinados os idosos em instituições de longa permanência, população indígena e profissionais de saúde.
Em uma segunda fase, serão atendidos os idosos de maneira geral, começando com aqueles com idade superior a 80 anos; em seguida, os que têm entre 75 a 79 anos; até chegar aos 60 anos. Após esta etapa devem ser contemplados os trabalhadores de força de segurança e salvamento e a população de rua. Pessoas com comorbidades, incluindo aqueles com doenças do coração, seriam atendidos na sequência. Não existem datas definidas para as próximas fases do plano de imunização, pois tudo depende de produção e distribuição das doses.
Como vai funcionar a vacinação de pessoas com doenças do coração e outras comorbidades, segundo o Plano Estadual de Imunização, que segue as diretrizes do plano nacional. (Foto: Reprodução)
“As pessoas com doenças do coração, com doenças cardiovasculares, devem se vacinar contra Covid-19 com certeza. Isso deve acontecer no momento que for estipulado pelas autoridades governamentais, dentro da sequência estabelecida. Mas com certeza devem vacinar”, enfatiza Morita, que concedeu entrevista ao Saúde Debate no dia 22 de janeiro.
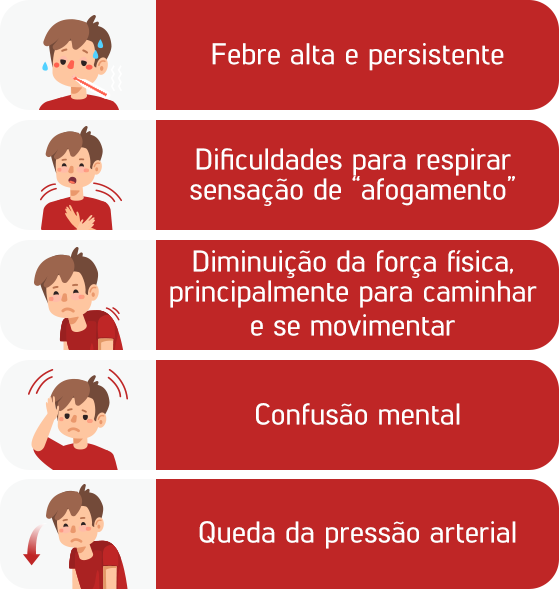
De acordo com ele, as pessoas com doenças do coração e demais doenças cardiovasculares são justamente aquelas com maior risco de apresentar quadros mais graves da Covid-19. “Um tipo de doença cardiovascular, que é a insuficiência cardíaca, aumenta muito o risco da forma grave da Covid-19. Um estudo recente americano mostra que uma em quatro pessoas que interna por Covid-19 e tem o histórico de insuficiência cardíaca morre durante a internação”, revela o diretor científico da Sociedade Paranaense de Cardiologia.
Leia mais: saudedebate.com.br
Fonte: Saúde Debate e Sociedade Paranaense de Cardiologia (SPC)
 Embora muitas perguntas sem respostas sobre o coronavírus tenham acabado com o mundo há cerca de um ano, durante esse tempo, os cientistas conseguiram correr contra o tempo e trouxeram muitas respostas sobre novas doenças – algumas delas surpreendentes.
Embora muitas perguntas sem respostas sobre o coronavírus tenham acabado com o mundo há cerca de um ano, durante esse tempo, os cientistas conseguiram correr contra o tempo e trouxeram muitas respostas sobre novas doenças – algumas delas surpreendentes.