
Doença que atinge cerca de 30% da população adulta no Brasil, pode se agravar caso paciente não mude seu estilo de vida
Neste 7 de abril, Dia da Saúde, tenha certeza que apesar dos significativos avanços da moderna medicina, o seu bem-estar físico e mental está essencialmente em suas mãos. Médicos especialistas são unânimes em afirmar que a grande maioria das doenças, entre elas alguns tipos de câncer, podem ser evitadas com um estilo de vida mais saudável.
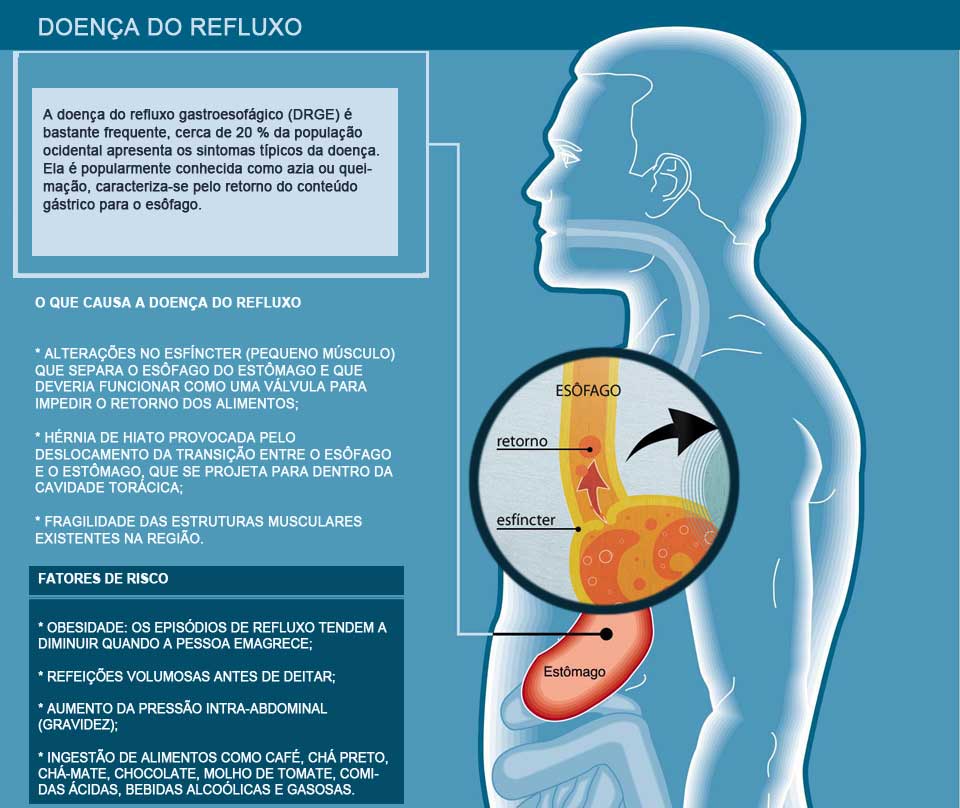
A doença do Refluxo Gastroesofágico (DRGE) é um bom exemplo de como maus hábitos, especialmente aqueles ligados à alimentação e à prática de atividades físicas, tiram muito da nossa qualidade de vida. A patologia, que atinge aproximadamente 30% da população adulta no Brasil, segundo dados da Federação Brasileira de Gastroenterologia (FBG), afeta o sono, agrava doenças pulmonares como pneumonia, bronquite e asma, ocasiona inflamação das cordas vocais, úlcera e pode até evoluir para um câncer de esôfago.
O Refluxo Gastroesofágico consiste no retorno involuntário e repetitivo do conteúdo do estômago para o esôfago. Os alimentos mastigados na boca passam pela faringe, pelo esôfago (tubo digestivo que desce pelo tórax) e caem no estômago, situado no abdômen. “Entre o esôfago e o estômago, existe uma válvula que se abre para dar passagem aos alimentos e se fecha imediatamente para impedir que o suco gástrico penetre no esôfago, pois a mucosa que o reveste não está preparada para receber uma substância tão irritante. O refluxo ocorre justamente quando há baixo tônus nesta válvula gastroesofágica”, explica o cirurgião do aparelho digestivo e especialista em endoscopia digestiva, Eduardo Grecco (CRM 97960).
Mas apesar de ser uma patologia relativa comum no Brasil e no mundo, os mitos e dúvidas sobre a doença do refluxo são muitos, e esta desinformação sobre o problema pode levar a um diagnóstico tardio ou a um tratamento inadequado, muitas vezes com base na automedicação. Para esclarecer algumas das perguntas mais frequentes sobre o tema, ouvimos vários especialistas médicos que atendem em seus consultórios muitas pessoas que sofrem com esse problema. Confira seguir:
Quais são os principais sintomas do refluxo?
Conforme o cirurgião do aparelho digestivo e especialista em endoscopia digestiva, Eduardo Grecco, os principais sintomas da doença são a azia, que é aquela famosa “queimação no estômago”; o refluxo propriamente dito, que é justamente a sensação do retorno do alimento ao esôfago; pigarro e dor na garganta. “Temos também outros sintomas não tão frequentes, mas que podem sim caracterizar a doença do refluxo, como tosse seca contínua, situações de engasgo noturno que trazem para algumas pessoas uma sensação bem aflitante de sufocamento durante o sono. Temos também a ocorrência de uma dor torácica muito forte do lado esquerdo do peito, e que muitas vezes se assemelha ao infarto do miocárdio”, acrescenta o médico.
O refluxo pode causar câncer?
Sim, como explica o cirurgião do aparelho digestivo e gastroenterologista Manoel Galvão (CRM 64803- SP / RQE 20872 / RQE 20873). De acordo com o especialista, a doença do refluxo está ligada a uma agressão crônica da mucosa do esôfago, principalmente na sua parte distal mais perto do estômago, que a princípio reage com inflamação (esofagite) e, se não tratada, pode evoluir para uma metaplasia. “Essa agressão provoca a formação de um novo revestimento do esôfago, o epitélio de Barrett que, apesar de mais resistente ao refluxo, é geneticamente mais instável, podendo levar a um câncer do tipo adenocarcinoma. Já em nível mais proximal, perto da garganta, qualquer refluxo ácido é mal tolerado e gera inflamação e que também, se não for tratada, pode gerar um câncer nesta região”, explica. O médico lembra, porém, que apesar de haver a possibilidade, o risco de câncer relacionado a doença do refluxo é baixa.
Pessoas obesas correm mais risco de desenvolver a doença do refluxo?
Sim. Quando se trata de pacientes obesos, quase a totalidade apresenta algum sintoma de refluxo. E, o pior, muitas vezes de forma mais acentuada e com maior risco de complicações, conforme explica a gastroenterologista e endoscopista digestiva, Caroline Saad (CRM 20632 PR).
Segundo a especialista, a obesidade tem uma relação direta com a DRGE, e quanto maior o volume de gordura abdominal do paciente, maior será a pressão exercida sobre o estômago, ocasionando assim frequentes episódios de refluxo. “Essa influência é tão grande que no caso de tratamentos em pacientes obesos, além das ações clínicas e mudanças comportamentais, é preciso reforçar a atenção com sua dieta, com a prática de atividade física e consequente perda de peso. Isso porque se esse paciente não perder peso, certamente, ele nunca conseguirá ficar assintomático para o refluxo”, destaca.
A doença do refluxo só se trata com o remédio?
De acordo com o gastroenterologista Manoel Galvão, a maioria dos casos de refluxo podem ser tratados com algumas mudanças comportamentais no estilo de vida, assim como adaptações da dieta, já que em muitos casos, essas alterações relativamente simples são capazes de aliviar os sintomas, sem ser necessário qualquer outro tipo de tratamento.
Em casos crônicos, a DRGE não tem cura, mas tem controle, com tratamentos que trazem grande efetividade contribuindo muito para a qualidade de vida do paciente. O médico explica que nessas situações, além da necessidade de se adotar hábitos saudáveis e controlar o peso, é preciso lançar mão de medicamentos do tipo inibidores de bomba de prótons.
Mas segundo dados da Federação Brasileira de Gastroenterologia (FBG), do total de pacientes que sofrem de refluxo no País, 40% não têm resultados efetivos apenas com o tratamento medicamentoso e precisam apelar para um tratamento cirúrgico. Nesses casos, é indicada a cirurgia de fundoplicatura, em que o cirurgião, confecciona uma válvula anti-refluxo com tecido do próprio estômago do paciente. Se houver uma hérnia de hiato associada, a mesma é corrigida.
Manoel Galvão destaca também um recurso terapêutico que acaba de chegar ao Brasil e que tem a mesma eficácia da cirurgia convencional, porém é minimamente invasivo. “Esse tratamento por endoscopia já é aprovado pela FDA nos Estados Unidos, e recentemente foi aprovado pela nossa Agência Nacional de Vigilância Sanitária, a Anvisa. Por meio da técnica de endoscopia, também é possível confeccionar uma válvula anti-refluxo sem necessidade de cirurgia, com o uso do dispositivo médico Esophyx.
Qual especialista devo procurar para tratar a doença do refluxo?
Apesar de diferentes especialistas serem capazes de diagnosticar o refluxo, o profissional médico melhor habilitado para tratar a DRGE é o gastroenterologista. O gastro, como é chamado pela maioria das pessoas, é o especialista em tratar doenças ou alterações de todo o trato gastrointestinal, que vai da boca ao ânus. Assim, esse profissional médico é responsável por tratar diversas doenças relacionadas à digestão, dores de estômago, cólicas intestinais, prisão de ventre e diarreia e outras.
Para realização de procedimentos cirúrgicos e endoscópicos relacionados ao tratamento da doença, é preciso que o médico seja cirurgião geral com especialização em cirurgias gastrointestinais ou especializado em endoscopia digestiva.
Fonte: FB:/semfronteirascomunica






 Dr. Breno Gusmão: Formado em Medicina pela Universidade Complutense de Madrid, especializado em Hematologia e Hemoterapia pelo Hospital San Pedro e mestre em Medicina pela Universidade de Zaragoza. Atualmente, integra o corpo clínico de Onco-Hematologia da BP – A Beneficência Portuguesa, em São Paulo.
Dr. Breno Gusmão: Formado em Medicina pela Universidade Complutense de Madrid, especializado em Hematologia e Hemoterapia pelo Hospital San Pedro e mestre em Medicina pela Universidade de Zaragoza. Atualmente, integra o corpo clínico de Onco-Hematologia da BP – A Beneficência Portuguesa, em São Paulo.
